2023年2月,一名帕金森患者成功接受了干细胞治疗,这是一项来自瑞典Skane大学医院的临床试验。移植的神经前体细胞来自早期试管婴儿胚胎,这些未成熟的神经细胞将在成年脑内成熟,有效性将在1年后得以验证。该患者是8名将接受移植的帕金森病患者中的第一位。此次I/IIa期临床试验在瑞典和英国共招募了8名患者,试验目的是比较干细胞治疗与传统治疗手段的疗效。
目前,左旋多巴和深部脑刺激治疗是临床上治疗帕金森病的主要方法,其原理是通过提高脑内纹状体多巴胺水平来缓解症状。然而,这些传统治疗手段只是治标不治本,无法阻止多巴胺能神经元死亡。随着干细胞技术的发展,再生医学的临床转化变得越来越可能,有望成为最有潜力的帕金森病替代治疗策略。
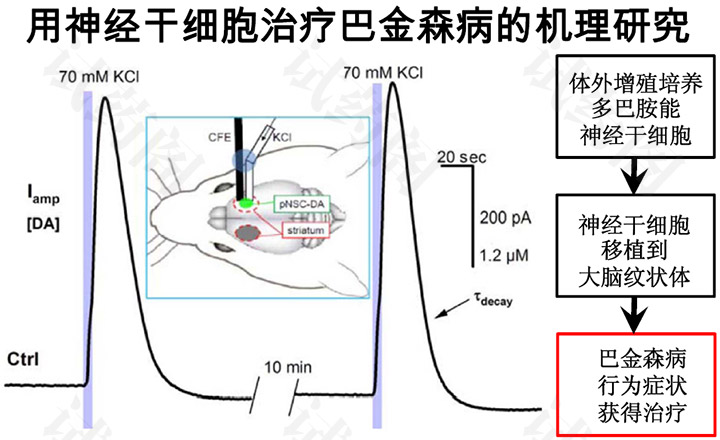
01、干细胞治疗帕金森的策略
帕金森病为什么叫帕金森病呢?因为1817年英国内科医生詹姆斯•帕金森(James Parkinson)在一篇文章中描述关于震颤性麻痹的症状,因此将其命名“帕金森病”。
帕金森病(Parkinson’s Disease, PD)是第二大常见的神经退行性疾病,仅次于阿尔兹海默症。帕金森病最主要的病理改变是在中脑黑质大量的多巴胺能神经细胞变性死亡。如果将外源多巴胺能神经元或者多巴胺神经元前体细胞植入患者大脑,替代死亡退变的细胞,恢复多巴胺分泌水平,将有效缓解症状。这种方法就是“细胞治疗”(Cell Therapy)。
其实早在1987年,瑞典科学家就提出了“细胞治疗”的概念。科学家们将流产胎儿腹侧中脑组织(fetal ventral mesencephalon, fVM)给帕金森患者,部分帕金森病人的运动症状得到一定缓解,且尸检结果提示胎儿中脑组织能够在病人脑内存活并生成具有功能的多巴胺能神经元,为帕金森病细胞治疗提供了“概念验证”的依据。然而,流产胎儿来源的中脑组织存在巨大的伦理争议,而且来源不稳定,这一方法最后无疾而终<步步先生注:早期的fVM移植就是原始版的神经干细胞移植,类似SVF移植与脂肪干细胞治疗,也类似PBMC移植和间充质干细胞治疗>。
帕金森的神经干细胞治疗
1992年,加拿大病理学家雷诺兹首先在成年小鼠大脑的纹状体分离出能够在体外不断分裂增殖的、具有多向分化潜能的细胞群。由此,提出了神经干细胞(Neural stem cell)的概念。狭义的神经干细胞,是指成体神经干细胞,指的是分布于胎儿及成人中枢及周围神经系统的干细胞。
神经干细胞治疗帕金森,可能存在的机制:
A)一是利用移植细胞替代受损细胞,重建神经回路;
B)二是利用移植细胞保护受损细胞,长出轴突,形成突触;
C)三是利用移植细胞形成中间神经元,重建神经回路。
神经干细胞治疗在动物实验中已颇有成效。神经干细胞临床研究应用最多的还是帕金森病。全世界已经有很多人接受了胎儿来源神经干细胞移植的治疗,有的患者在接受移植多年后症状仍可持续性改善。帕金森病是大脑黑质区分泌多巴胺的神经细胞退化造成的一种疾病。帕金森病,只受到单一多巴胺神经细胞的影响,动物模型研究也比较成熟。因此,帕金森病一直是神经干细胞移植治疗的首选适应症。
2023年1月24日,国际学术期刊Movement Disorders (运动障碍)发表一篇研究性文章。研究者从胎儿中脑分离制备出多巴胺神经祖细胞,移植到患者的大脑中。设计方案:给15名患者(年龄<70岁)注射了三种剂量的细胞量(4×106,12×106,40×10*6细胞),随后进行12个月的随访。研究结果显示:低剂量组的运动能力恢复效果为11.6%,中剂量组为26%,高剂量组为40%。此外,没有副作用,如出血、免疫排斥、炎症和肿瘤形成。
单纯临床效果方面讲,神经干细胞移植可能成为帕金森病的治疗方法。不过,神经干细胞移植治疗帕金森病应用于还有诸多问题:A)伦理问题,材料不易取得。B)移植细胞量大。C)异基因移植造成免疫排斥。
02、帕金森的间充质干细胞治疗
间充质干细胞,是目前临床试验中应用最广泛的干细胞。间充质干细胞可以从成体组织中获得,也可以从新生儿组织中获得。从监管的角度来看,间充质干细胞已被归类为高级治疗药物产品。尽管,间充质干细胞正成为“通用型”细胞治疗中最有前景的细胞来源。
间充质干细胞治疗帕金森,可能存在的机制:
A)间充质干细胞分泌的神经营养因子(如BDNF,GDNF,NGF等),可保护多巴胺能神经细胞免于凋亡,并通过释放有丝分裂和促血管生成因子(如FGF-2、VEGF等)来刺激神经发生。
B)间充质干细胞分泌的神经营养因子,可刺激内源性常驻干细胞的分化,保护再生神经细胞免受应激诱导的细胞凋亡。
C)间充质干细胞具有免疫调节功能,通过分泌免疫抑制细胞因子(如TGF-1, PGE2, HGF, IDO, NO, IL-10和IL-6等)或通过细胞直接接触来抑制小胶质细胞的激活。
在神经元诱导条件下,间充质干细胞在体外可诱导向神经元样细胞和星形胶质细胞分化。当移植到PD动物模型时,神经元启动的间充质干细胞和未分化的间充质干细胞都显示出有益的效果,这表明间充质干细胞可能不一定通过直接的细胞替换来缓解PD症状。间充质干细胞疗效的发挥可能主要依赖其分泌特性而不是分化特性。
帕金森的工程化间充质干细胞治疗
间充质干细胞还可作为基因工程的载体。2022年12月22日,李天晴、季维智团队等在npj Parkinson’s Disease 杂志在线发表一项研究成果。在体外制备成功多巴胺神经递质的工程化间充质细胞(DOPA-MSC),然后移植到帕金森模型猴的纹状体内。
结果显示:在一次移植后临床症状表现出显著的恢复效果,快速(2-4周)和长达5年的有效性,证明在非人灵长类动物帕金森模型中的长期疗效和安全性,显示出DOPA-MSC在未来帕金森临床治疗应用中的巨大潜力。
03、帕金森的多能干细胞临床试验
多能干细胞疗法为帕金森患者带来了新希望。1998年首次报道人胚胎干细胞(hESC)体外分离成功,2007年首次报道人诱导的多能干细胞(hiPSC)制备成功。多能干细胞逐渐被探索用于各种疾病和损伤的细胞治疗,帕金森病细胞治疗也随之迈入了干细胞时代。
胚胎干细胞治疗帕金森
胚胎干细胞是从内细胞团(Inner cell mass,ICM)里获取的一种细胞,能够分化形成三胚层中的任何一种细胞,但不能形成胎盘、脐带等附属组织。在国际上有三个团队开展了临床试验,一个是中国科学院动物所周琪院士团队,另一个是Lorenz Studer 团队,来自美国纪念斯隆-凯特琳癌症中心,还一个就是文章开头提到的“STEM-PD”项目的Malin Parmar团队,来自瑞典隆德大学。
周琪院士团队,利用人类孤雌胚胎干细胞(hpESC)衍生的多巴胺能细胞,在帕金森猴子模型中证明多巴胺能细胞的有效性和安全性后,2017年随即开启临床试验,这也是世界首个基于配型使用胚胎干细胞治疗帕金森的临床研究。2018年,Stem Cell Reports 杂志报道了周琪团队的动物实验研究成果。在灵长类动物模型中,研究人员将经过严格质检后的临床级人类孤雌胚胎干细胞衍生的中脑多巴胺能细胞,移植到帕金森猴脑内,并进行了长达两年的跟踪评价。结果表明,植入的细胞可以在动物体内长期存活并进一步成熟,能明显改善帕金森猴的症状,24 个月的时间里未见肿瘤形成。
美国纪念斯隆-凯特琳癌症中心的Lorenz Studer团队,从人胚胎干细胞获得临床级多巴胺祖细胞产品(MSK-DA01),可量产,可长期冷冻储存。这项工作在Cell Stem Cell 杂志进行了报道:研究人员将MSK-DA01移植大鼠和小鼠体内,结果显示:移植的多巴胺能祖细胞可存活并使模型动物行为改善。重要的是,确认了MSK-DA01在生物分布、毒理学和致瘤性方面没有不良影响。美国FDA也批准了MSK-DA01进入I期临床试验,这是美国首个帕金森病干细胞治疗的临床试验 (NCT04802733) 。
HLA-iPSC治疗帕金森
诱导多能干细胞(iPSC)是将诱导因子导入到成熟体细胞中,并重编程为具有类似胚胎干细胞特征的多能干细胞。通常会选取皮肤或血液,分离出成纤维细胞或外周血单个核细胞,再进行重编程,最后诱导出个体特异的iPSC。不同种族、不同个体的HLA千差万别,移植前必须进行HLA型鉴定,选择与患者HLA相配合的供体细胞进行移植,这是干细胞移植治疗成功的关键因素之一。根据HLA不同表型,科学家们分别诱导出不同的iPSC,建立HLA-iPSC库。其中,日本京都大学iPS细胞研究所(CiRA)已经建立了涵盖将近40%日本人口的临床级iPSC单倍体库(HLA-homo iPS细胞库)。
2018年8月,日本京都大学iPS细胞研究所Jun Takahashi研究小组开展使用iPSC衍生的多巴胺能神经祖细胞治疗帕金森病的临床试验。临床试验移植的细胞来自HLA-homo iPS细胞库。种子细胞iPSC经过诱导分化,并通过流式细胞仪分选纯化出corin阳性细胞(corin是多巴胺神经祖细胞的细胞表面标记物)。研究小组将与HLA匹配后的异基因iPSC定向分化为多巴胺神经祖细胞,配合低量免疫抑制剂,通过定位脑手术将大约500万个细胞移植到患者大脑纹状体。
自体iPSC治疗帕金森
本质上,自体iPSC和HLA-iPSC差不多。区别在于自体iPSC使用患者(皮肤或血液)体细胞重编程和定向诱导分化而成,使用时可不用或少用免疫抑制剂。
2020年,新英格兰医学杂志(NEJM)报道,美国哈佛大学Kwang-Soo Kim团队利用自体iPSC衍生的多巴胺能祖细胞治疗特发性帕金森病患者。随后两年的随访中发现,即使不服用免疫抑制剂,患者的运动功能和生活质量都有持续的改善。可惜只有一个患者,没有对照组,临床疗效也相对有限,需要更大规模的临床试验加以验证。
不管哪种多能干细胞做为研究主体,其来源的差异对临床试验结果的判断影响不容忽视。HLA-iPSC和hESC衍生的多巴胺能细胞,移植后体内存活率不够高,患者必须长期服用免疫抑制剂,用以提高移植后细胞的存活率和存活时间。自体iPSC的最大优势是可以获得病人组织特异的iPSC,移植给病人时不产生免疫排斥。然而,如果要获得病人特异性自体iPSC,这无疑会提高治疗时间和治疗成本,权衡利弊之下,这条路商业化似乎也比较艰难。
04、纵览帕金森的干细胞临床试验
帕金森的功能性治愈,一直是神经再生领域的难题。临床试验的结果表明,大多数干细胞移植是安全的,但有效性方面参差不齐,而干细胞治疗帕金森更多的临床试验已经在路上。
国际开展的临床试验概况
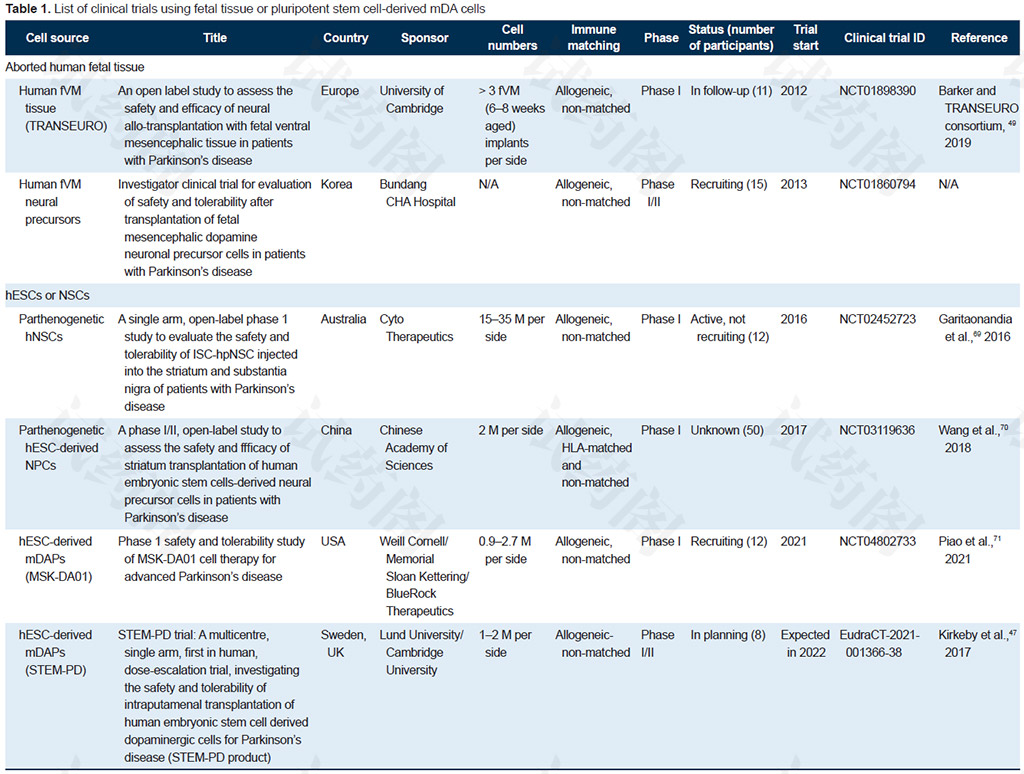
下面,我们看一下国际上开展干细胞治疗帕金森的临床试验汇总表。
图片图片
国际上开展干细胞治疗帕金森的临床试验汇总
一、间充质干细胞的临床试验,最佳细胞移植方式正在探索中(包括静脉滴注,动脉滴注,腰鞘内注射,纹状体注射或鼻腔给药)。治疗机制:间充质干细胞疗效的发挥可能主要依赖其分泌特性而不是分化特性。间充质干细胞治愈帕金森,尚缺少充足的临床证据!可能改善帕金森症状,但疗效并未达到预期且不持续。增强多巴胺分泌的工程化间充质干细胞是一个方向。
二、神经干细胞的临床探索。由于多巴胺能神经元的缺失是帕金森病运动功能障碍的主要原因,因此神经干细胞移植(含fVM移植)可能成为帕金森病的治疗方法。大量使用胎儿神经干细胞移植的临床前和临床研究,也证明了神经干细胞可能是帕金森病可行方案。然而,由于严重伦理和临床应用限制,人类胎儿神经干细胞的使用必然是充满争议的。
三、多能干细胞的临床试验,一般是局部给药,移植部位是纹状体注射或鼻腔给药。治疗作用机制:细胞替代治疗,通过移植功能成熟的、多巴胺能神经细胞,增加多巴胺浓度。临床试验可使用多能干细胞(包括hESC、HLA-iPSC和自体iPSC)衍生的多巴胺祖细胞移植。
国内开展的临床试验概况
国内也有机构正在积极开展治疗帕金森的干细胞疗法临床研究。在两委局,干细胞临床研究备案项目目前有4个,细胞来源有3种(分别hESC衍生的神经前体细胞,胎儿神经干细胞和羊膜上皮干细胞),如下表:

05、小结和展望
治愈帕金森病一直是神经再生领域的难题。提高纹状体多巴胺浓度是目前最有效的帕金森病治疗策略之一,而干细胞移植则是最有前景的方法之一。
然而,目前尚未出现任何一种细胞疗法成为主流,因为它们都处于起步阶段,临床数据相对较少。我们需要认识到,治疗帕金森病的道路充满挑战和阻碍,但我们不能放弃任何一种有希望的治疗策略。干细胞治疗的发展仍需克服困难,但我们相信它最终将成为一种可靠的治疗方式。

 关注微信公众号
关注微信公众号
